大腸がんは日本人の死亡原因の上位に位置する病気であり、特に近年は若い世代での発症増加が報告されています。そこで、大腸がんの基礎知識からステージごとの治療法、そして早期発見の大切さについて、医師の渡海先生(半蔵門 渡海消化器・内視鏡クリニック)に解説してもらいました。
※2025年10月取材。

監修医師:
渡海 義隆(半蔵門渡海消化器・内視鏡クリニック)
2008年筑波大学医学専門学群(現・筑波大学医学群医学類)卒業。2008年4月がん・感染症センター都立駒込病院にて研修、2017年4月がん研究会有明病院消化器内科、2021年4月より上部消化管内科医長、2023年9月より頭頸部がん低侵襲治療センター兼務。2024年に半蔵門 渡海消化器内視鏡クリニックを開院。日本内科学会認定内科医、日本消化器病学会専門医、日本消化器内視鏡学会専門医・指導医、日本消化器内視鏡学会学術評議員。
大腸がんとはどんな病気?

編集部
大腸がんとはどのような病気ですか?
渡海先生
大腸の粘膜にできる悪性腫瘍で、進行すると周囲の臓器に広がったり、血液やリンパ液を通じて転移したりすることもあります。日本人の死亡原因の上位に位置する病気ですが、早期に適切な治療ができれば完治が期待できるがんです。
編集部
大腸がんはどのようにして発症するのですか?
渡海先生
いくつかのパターンがありますが、多くの場合、良性のポリープから時間をかけてがんに変化していきます。食生活の欧米化や運動不足、肥満、喫煙などの生活習慣や遺伝的要因などが複雑に関与して発症リスクを高めることが知られています。
編集部
大腸がんではどのような症状が出るのでしょうか?
渡海先生
ある程度進行すると、血便や下痢・便秘といった便通異常、腹痛や体重減少などがあります。初期には症状がないことが多く、症状が出たときにはすでにかなり進行しているというケースも少なくありません。
編集部
大腸がんのリスクが高い人はどのような人ですか?
渡海先生
家族に大腸がんの既往がある人、喫煙習慣がある人、飲酒量が多い人、長期にわたって便秘が続く人、肥満や糖尿病など生活習慣病を抱えている人はリスクが高まります。特に家族歴は重要なリスク因子とされています。
編集部
大腸がんは若い人にも起こるのですか?
渡海先生
起こります。以前は高齢者に多いとされていましたが、最近では50歳未満の若年層でも発症率が上がっています。そこには先述の食生活や生活習慣の変化が影響していると考えられています。
大腸がんの検査と診断、治療について教えて!
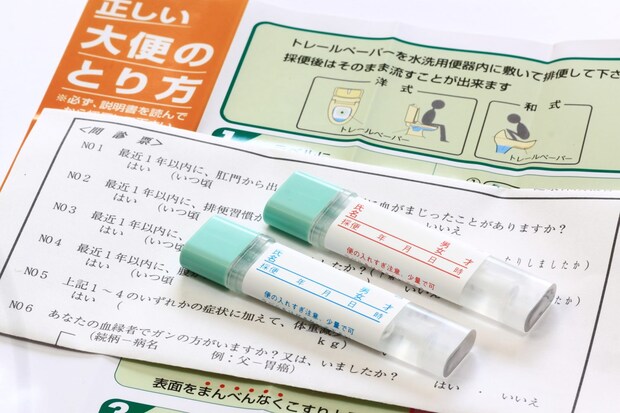
編集部
大腸がんはどのように見つかるのですか?
渡海先生
繰り返しになりますが、初期の大腸がんは自覚症状がほとんどありません。そのため多くの人は、がん検診や職場・自治体の検診でおこなわれる便潜血検査をきっかけに受ける「大腸内視鏡検査(大腸カメラ)」によって発見されます。大腸カメラは、粘膜を直接観察できるため、小さなポリープや早期のがんも見逃さずに診断できるのが大きな特徴です。
編集部
便潜血検査で陰性なら心配しなくてもよいのでしょうか?
渡海先生
便潜血検査はスクリーニングとして有用ですが、陰性だからといって安心できるわけではありません。たとえば、大腸の奥(小腸に近い部分)にできた病変は、便がまだ軟らかいため出血しにくく、進行がんでも検査で陰性になることがあります。また、初期のがんは出血しにくいため検査で陰性になることが多いのです。そのため、症状がなくても40歳を過ぎたら一度は大腸カメラを受けて、早期発見に努めてもらいたいです。
編集部
大腸がんの治療はどのように進められるのですか?
渡海先生
治療は進行度(ステージ)によって大きく変わります。ごく早期(ステージ0やステージIの一部)なら、内視鏡で病変を切除するだけで治癒が期待できます。ステージIIやステージIIIに進むと外科手術が必要になり、再発予防のために抗がん剤治療を併用することがあります。ステージIVの段階では転移が広がっているため、抗がん剤や分子標的薬などを用いた全身治療が中心になります。



